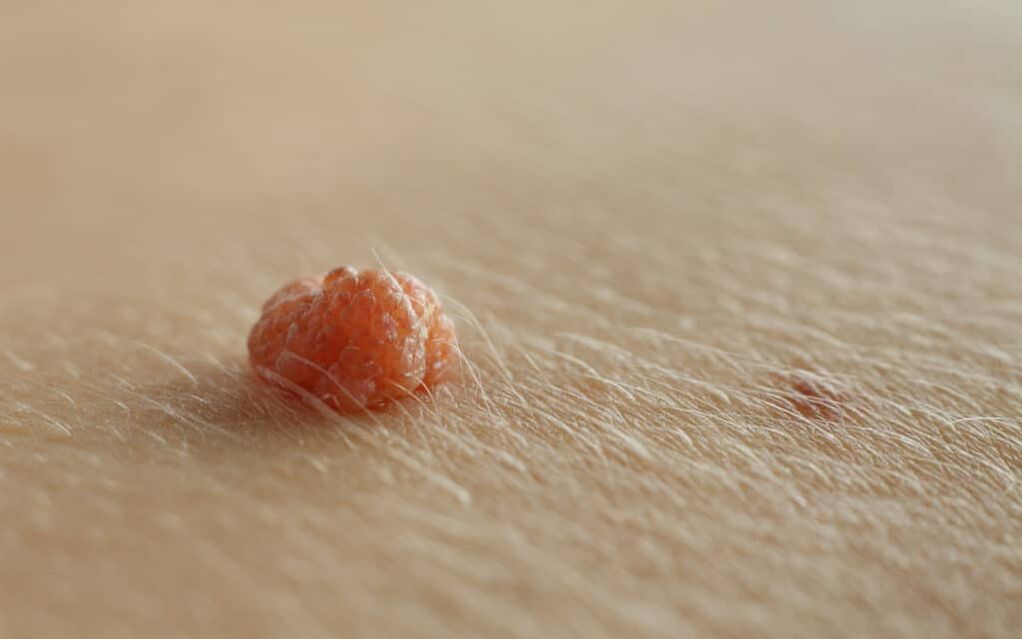
Zakilako garatxoak sexu-transmisiozko gaixotasun ohikoenak dira gizonetan eta giza papilomabirusak (HPV) eragiten ditu. Zakilako garatxoak normalean zakilaren glandean eta ardatzean plaka leun eta haragi-koloreko marroi gisa agertzen dira.
Zakilako garatxoen gaur egungo ulermen, diagnostiko eta tratamenduari buruzko eguneraketa emateko, berrikuspen bat egin zen "zakila garatxoak" eta "garatxo genitalak" bezalako termino eta esaldi gakoak erabiliz. Bilaketa-estrategiak metaanalisiak, ausazko kontrolatutako entseguak, saiakuntza klinikoak, behaketa-azterketak eta berrikuspenak barne hartzen zituen.
Epidemiologia
VPH infekzioa mundu osoan sexu-transmisiozko gaixotasun ohikoena da. VPH-ren infekzioak ez du esan nahi pertsona batek garatxo genitalak garatuko dituenik. Sexu-aktiboak diren gizon gazteen % 0, 5-5ek garatxo genitalak dituzte azterketa fisikoan. Gaixotasunaren adina 25-29 urte bitartekoa da.
Etiopatogenia
VPH inguratu gabeko kapside bikoitzeko DNA birusa da, Papillomaviridae familiako Papillomabirusa generokoa eta gizakiak bakarrik infektatzen ditu. Birusak 8 kilobaseko luzera duen genoma zirkularra du, eta zortzi gene kodetzen ditu, bi proteina estruktural kapsulatzaileren geneak barne, L1 eta L2 hain zuzen. L1 duen birusaren antzeko partikula HPV txertoen ekoizpenean erabiltzen da. L1 eta L2 VPH infekzioaren bitartekariak dira.
Gainera, aldi berean HPV mota ezberdinekin kutsatzea posible da. Helduetan, VPH genitalen infekzioa sexu-harremanaren bidez transmititzen da batez ere eta, gutxiagotan, ahozko sexuaren bidez, azaletik azaleko eta fomites bidez. Haurrengan, VPH infekzioa sexu abusuen, transmisio bertikalen, autoinfekzioen, etxeko kontaktu estuaren bidez eta fomiteen ondorioz gerta daiteke. VPH epidermisaren geruza basalaren zeluletan sartzen da larruazaleko edo muki-mintzean dauden mikrotraumatismoen bidez.
Infekzioaren inkubazio-aldia 3 astetik 8 hilabetera bitartekoa da, batez beste 2-4 hilabetekoa. Gaixotasuna ohikoagoa da faktore predisposatzaile hauek dituzten pertsonengan: immunoeskasiak, babesik gabeko sexu-harremanak, sexu-bikote anitz, sexu-bikote ugari dituen sexu-bikote bat, sexu-transmisiozko infekzioen historia, sexu-jarduera goiztiarra, elkarren arteko denbora-tarte laburragoa. bikotekide berria eta harekin bizi den sexu-harremanetan aritzea, erdaindurik ez izatea eta erretzea. Beste faktore predisposatzaile batzuk hezetasuna, beratzea, traumatismoa eta zakilaren eskualdeko akats epitelialak dira.
Histopatologia
Azterketa histologikoak papilomatosia, parakeratosia fokua, akantosi larria, koilozito bakuolatuak, distentsio baskularra eta keratohialin pikor handiak erakusten ditu.
Manifestazio klinikoak
Zakilako garatxoak sintomarik gabekoak izaten dira eta noizean behin azkura edo mina sor ditzakete. Gara genitalak frenulum, glande zakilean, prepuzioaren barneko gainazalean eta sulcus koroalean kokatu ohi dira. Gaixotasunaren hasieran, zakilaren garatxoak normalean papula txikiak, diskretuak, leunak, leunak, perladunak eta kupula itxurako gisa agertzen dira.
Lesioak banaka edo multzoka (taldeka) gerta daitezke. Pedunkulatuak edo oinarri zabalak (sesilak) izan daitezke. Denborarekin, papulak plaka bihurtu daitezke. Garruak filiformeak, exofitikoak, papilomatoak, berrukoak, hiperkeratotikoak, zerebriformeak, fungiformeak edo azaloreak izan daitezke. Kolorea haragi kolorekoa, arrosa, eritematosa, marroia, bioleta edo hiperpigmentatua izan daiteke.
Diagnostikoa
Diagnostikoa klinikoki egiten da, normalean historian eta azterketan oinarrituta. Dermoskopia eta in vivo mikroskopia konfokalak diagnostikoen zehaztasuna hobetzen laguntzen dute. Morfologikoki, garatxoak hatz formatik eta pinealetik mosaikoetara alda daitezke. Baskularizazioaren ezaugarrien artean glomerularrak, ile-ontziak eta hodi puntuak aurki daitezke. Papilomatosia garatxoen ezaugarri integrala da. Autore batzuek azido azetikoaren proba erabiltzea proposatzen dute (azido azetikoa aplikatzean garatxoen gainazala zuritzea) zakilaren garatxoen diagnostikoa errazteko.
Proba honen sentikortasuna altua da zakilaren garatxo hiperplasikoentzat, baina zakilaren beste garatxo mota batzuetarako eta infektatutako eremu subklinikoetarako sentikortasuna baxutzat hartzen da. Larruazaleko biopsia oso gutxitan bermatzen da, baina ezaugarri atipikoen aurrean kontuan hartu behar da (adibidez, pigmentazio atipikoa, indurazioa, azpiko egiturekiko atxikimendua, koherentzia gogorra, ultzerazioa edo odoljarioa), diagnostikoa ziurra ez denean edo erregogorrak diren garatxoen kasuan. hainbat tratamendu. Autore batzuek PCR diagnostikoak proposatzen dituzten arren, besteak beste, gaiztotasun-arriskua zehazten duen HPV mota zehazteko, ez da gomendagarria HPV tipatzea ohiko praktikan.
Diagnostiko diferentziala
Diagnostiko diferentzialak zakil-papulak, Fordyce granuluak, akrokordoiak, kondylomas lata sifilisean, molluscum contagiosum, granuloma anularra, liken oina, liken oina, keratosi seborreikoa, nevus epidermikoa, linfangioma barize kapilarra, linfoma-venezuma, venezuela linfomatikoa, venezuela osteko linfoma, linfoma-venezoma. , schwannoma, papulosi bowenoidea eta kartzinoma ezkamotsua.
Zakila-papul perlatuak1 - 4 mm-ko diametroa duten papula asintomatikoak, txikiak, leunak, bigunak, horixkak, perla zuriak edo haragi kolorekoak, konikoak edo kupula formakoak dira. Lesioak tamaina eta forma uniformeak izan ohi dira eta simetrikoki banatuta daude. Normalean, papulak errenkada bakarrean, bikoitzean edo anitzetan kokatzen dira glandeseko zakilaren koroaren eta zirrikituaren inguruan zirkulu batean. Papulak koroaren dortsalean nabarmenagoak izan ohi dira eta frenulum aldera gutxiago nabaritzen dira.
Fordyce granuluak- Hauek handitutako sebazeo-guruinak dira. Zakileko glandean eta ardatzean, Fordyce granuluak 1-2 mm-ko diametroa duten papula leunak, isolatuak edo taldekatuak, diskretuak, horia krematsuak eta leun gisa agertzen dira. Papula hauek zakilaren ardatzean nabarmenagoak dira muntatzean edo prepuziotik tiratzen denean. Batzuetan, pikor hauetatik klariona edo gazta antzeko material trinkoa atera daiteke.
Akrokordoiak, skintags ("larruazaleko etiketak") izenez ere ezagunak, haragi kolorekoak eta marroi ilunekoak, pedunkulatuak edo oinarri zabaleko azal-hazkundeak dira, eskema leuna dutenak. Batzuetan hiperkeratotikoak izan daitezke edo itxura garatxoa izan dezakete. Akrokordoi gehienek 2 eta 5 mm arteko diametroa neurtzen dute, nahiz eta batzuetan handiagoak izan, batez ere ertzean. Akrokordoiak gorputzeko ia edozein ataletan ager daitezke, baina gehienetan lepoan eta intertriginoetan ikusten dira. Zakilaren eremuan agertzen direnean, zakilaren garatxoak imita ditzakete.
Kondiloma lata- Treponema pallidum espiroketak eragindako sifilis sekundarioko larruazaleko lesioak dira. Klinikoki, kondylomas lata hezeak, zuri-grisak, belusetsuak, lauak edo azaloreak, papula edo plaka zabal gisa agertzen dira. Genitalen eta perineoko gune epel eta hezeetan garatu ohi dira. Sifilis sekundarioa enborrean, palmondoetan eta zoletan maculopapular erupzio ez-prurigiko, lauso eta simetriko baten ezaugarria da. Manifestazio sistemikoak buruko mina, nekea, faringitisa, mialgia eta artralgia dira. Ahoko mukosan erupzio eritematoso edo zurixkak ager daitezke, baita alopezia eta linfadenopatia orokortua ere.
Granuloma anularradermisaren eta larruazalpeko ehunaren hanturazko gaixotasun onbera eta automugatzailea da. Patologiaren ezaugarria da papulak asintomatikoak, irmoak, arre-moreak, eritematoak edo haragi kolorekoak, normalean eraztun batean antolatuak. Egoerak aurrera egin ahala, erdiko inboluzioa nabaritu daiteke. Papulen eraztun bat askotan elkarrekin hazten da eraztun-formako plaka bat sortzeko. Granuloma urrutiko muturren gainazal estentsoreetan kokatu ohi da, baina ardatzean eta glandeseko zakilean ere hauteman daiteke.
Larruazaleko liken planoaHanturazko dermatosi kroniko bat da, papula eta plaka lauak, poligonalak, moreak eta azkurak. Gehienetan, erupzioa eskuetako, bizkarreko, enborra, hanketako, orkatiletako eta glandeseko zakilaren gainazaletan agertzen da. Lesioen % 25 inguru genitaleetan gertatzen dira.
Nebo epidermikoaEnbrioi-ektodermotik sortutako hamartoma da, keratinozitoetan, guruin apokrinoetan, guruin ekrinoetan, ile-folikuluetan eta guruin sebazeoetan bereizten dena. Lesio klasikoa Blaschkoren ildoak jarraitzen dituen plaka bakarti, asintomatiko eta ondo zirkunskribatua da. Gaixotasunaren hasiera normalean bizitzako lehen urtean gertatzen da. Kolorea aldatu egiten da haragitik horira eta marroira. Denborarekin, lesioa loditu eta garatxo bihurtu daiteke.
Linfangioma barize kapilarra larruazal eta larruazalpeko linfa-nodoen dilatazio sakkular onbera da. Egoera igelaren kumearen antzeko babak multzoak dira. Kolorea edukiaren araberakoa da: kolore zurixka, horia edo marroi argia likido linfatikoaren koloreari dagokio, eta kolore gorrixka edo urdinxka, hemorragiaren ondorioz linfa likidoan globulu gorriak egoteagatik. Anpulek aldaketak jasan ditzakete eta itxura garatsu bat har dezakete. Gehienetan muturretan aurkitzen da, gutxiagotan genitalen eremuan.
Linfogranuloma venereumChlamydia trachomatis-ek sexu-transmisiozko gaixotasuna da. Gaixotasuna mingabeko papula genital iragankorra eta, gutxitan, higadura, ultzera edo pustula bat eta ondoren buboi deritzon linfadenopatia inguinala eta/edo femorala da.
Normalean,siringomaksintomarik gabeko papulak dira, txikiak, bigunak edo trinkoak, haragi kolorekoak edo marroiak, 1-3 mm-ko diametroa dutenak. Eremu periorbitaletan eta masailetan aurkitu ohi dira. Hala ere, zakilean eta ipurmasailean siringomak ager daitezke. Zakilean kokatzen direnean, siringomak zakilaren garatxoekin nahas daitezke.
Schwannomas- Schwann zeluletatik sortutako neoplasmak dira. Zakileko Schwannoma normalean nodulu bakar, asintomatiko eta poliki hazten den zakilaren ardatzaren dortsalean agertzen da.
Papulosia bowenoideaMinbiziaurreko displasia intraepidermiko foku bat da, normalean anogenitaleko papula edo plaka gorri-marroi gisa agertzen dena, bereziki zakilean. Patologia koherentea da in situ kartzinoma ezkamotsuarekin. Kartzinoma zelula inbaditzailerako progresioa kasuen % 2 eta 3an gertatzen da.
Normalean,kartzinoma ezkamotsuazakila nodulu, ultzera edo lesio eritematoso baten moduan agertzen da. Erupzioa garatxoa, leukoplakia edo esklerosi ager daiteke. Gunerik gogokoena glans zakila da, eta ondoren prepuzio eta zakilaren ardatza.
Konplikazioak
Zakilako garatxoak kezka edo larritasun handia eragin dezakete pazientearentzat eta bere sexu-bikotearentzat, itxura kosmetikoa eta kutsakortasuna, estigmatizazioa, etorkizuneko ugalkortasunaren eta minbiziaren arriskuaren kezkagatik eta sexu-transmisiozko beste gaixotasun batzuekin duten loturagatik. Kaltetutako pazienteen %20-34k sexu-transmisiozko gaixotasunak dituzte. Gaixoek errudun, lotsa, autoestimu baxua eta beldur sentimenduak izaten dituzte. Zakila garatxoak dituzten pertsonek sexu-disfuntzio, depresioa eta antsietate tasa handiagoak dituzte biztanleria osasuntsuarekin alderatuta. Egoera honek eragin psikosoziale negatiboa izan dezake gaixoarengan eta bere bizi-kalitatean eragin negatiboa izan dezake. Lesio exofitiko handiek odoljarioa egin dezakete, uretralaren oztopoa eragin eta sexu harremanak oztopatu. Eraldaketa gaiztoa arraroa da immunodeprimitutako pertsonengan izan ezik. Zakila garatxoak dituzten pazienteek arrisku handiagoa dute minbizi anogenitalaren, buruko minbiziaren eta lepoko minbizia izateko arrisku handiko HPVrekin batera infekzioaren ondorioz.
Iragarpena
Tratamendurik ematen ez bada, garatxo genitalak bere kabuz konpondu daitezke, aldatu gabe edo tamaina eta kopurua handitu daitezke. Gutxi gorabehera, zakilaren garatxoen herena atzera egiten da tratamendurik gabe, eta desagertzen diren arte, gutxi gorabehera, 9 hilabetekoa da. Tratamendu egokiarekin, garatxoen % 35 eta 100 artean 3 eta 16 asteren buruan desagertzen dira. Garruak konpondu arren, HPV infekzioa gera daiteke eta berriro errepikatuko da. Errepikapen-tasak % 25 eta 67 artekoak dira tratamenduaren 6 hilabeteko epean. Infekzio subklinikoa duten pazienteen artean, infekzio errepikakorra (berinfekzioa) sexu-harremanen ondoren eta immunoeskasien presentzian, berriz ere portzentaje handiagoa gertatzen da.
Tratamendua
Zakila-garatxoen tratamendu aktiboa hobe da jarraipena baino, lesioak azkarrago konpontzen dituelako, bikotekidea kutsatzeko beldurra murrizten duelako, estres emozionala arintzen duelako, itxura kosmetikoa hobetzen duelako, zakila-lesioekin lotutako estigma soziala murrizten duelako eta sintomak arintzen dituelako (adibidez, azkura, mina edo odoljarioa). 2 urte baino gehiago irauten duten zakil-garatxoak bere kabuz konpontzea askoz ere gutxiago da, beraz, tratamendu aktiboa eskaini behar da lehenik. Sexu-bikotekideei aholkularitza derrigorrezkoa da. Sexu-transmisiozko gaixotasunen baheketa ere gomendatzen da.
Tratamendu aktiboak mekanikoak, kimikoak, immunomodulatzaileak eta birusen aurkakoak izan daitezke. Tratamendu metodo ezberdinen arteko konparaketa zehatz gutxi daude. Eraginkortasuna tratamendu metodoaren arabera aldatzen da. Orain arte, ez da frogatu tratamendu bat beste tratamenduen koherentziaz handiagoa denik. Tratamenduaren aukeraketa medikuaren trebetasun mailaren, pazientearen lehentasunaren eta tratamenduarekiko tolerantziaren araberakoa izan behar da, baita garatxoen kopuruaren eta gaixotasunaren larritasunaren arabera ere. Eraginkortasun konparatiboa, administratzeko erraztasuna, albo-ondorioak, kostua eta tratamenduaren erabilgarritasuna ere kontuan hartu behar dira. Oro har, norberak administratutako tratamendua tratamendu autoadministratua baino eraginkorragoa da.
Gaixoak tratamendua etxean egiten du (medikuak agindutakoa)
Klinikan erabiltzen diren tratamendu metodoak
Klinikan erabiltzen diren metodoak honako hauek dira: podofilina, nitrogeno likidoaren krioterapia, azido bikloroacetikoa edo azido trikloroacetikoa, ahozko cimetidina, eszisio kirurgikoa, elektrokauterioa eta karbono dioxidoaren laser terapia.
Podofilotoxina likidoaren % 25, podofilotoxinatik eratorria, mitosia geldituz eta ehunen nekrosia eragiten du. Droga zuzenean zakilaren garatxoan aplikatzen da astean behin 6 astez (gehienez 0, 5 ml tratamendu bakoitzeko). Podophyllin garbitu behar da tratamenduaren ondoren 1 eta 4 ordura eta ez da larruazaleko hezetasun handiko eremuetan aplikatu behar. Gara kentzearen eraginkortasuna % 62ra iristen da. Podofilinaren erabilerarekin lotutako toxikotasun txostenak direla eta, heriotza barne, podofilox, segurtasun-profil askoz hobea duena, hobetsi da.
Nitrogeno likidoa, zakilaren garatxoentzako aukeratutako tratamendua, spray botila edo kotoizko puntako aplikatzailea erabiliz zuzenean aplika daiteke garatxoaren inguruan eta 2 mm-ra. Nitrogeno likidoak ehunen kalteak eta zelulak heriotza eragiten ditu azkar izoztuz izotz kristalak sortuz. Garuak suntsitzeko behar den gutxieneko tenperatura -50 °C-koa da, nahiz eta egile batzuek uste duten -20 °C ere eraginkorra dela.
Gara kentzearen eraginkortasuna % 75era iristen da. Bigarren mailako efektuak tratamenduan zehar mina, eritema, deskamazioa, babak, higadura, ultzera eta dispigmentation aplikazioaren gunean daude. Gara genitalak dituzten 16 gizon iraniarrekin egin berri den II faseko ausazko saiakuntza paralelo batek erakutsi zuen Wartnerren formulazioa erabiliz krioterapia %75 dimetileter eta %25 propanoaren nahasketa bat ere eraginkorra zela. Ikerketa gehiago behar dira ondorio hau baieztatzeko edo gezurtatzeko. Esan beharra dago Wartner-en konposizioa erabiliz krioterapia nitrogeno likidoa erabiliz baino eraginkorragoa dela.
Azido bikloroacetikoa eta azido trikloroacetikoa zakilaren garatxo txikiak tratatzeko erabil daitezke, azalean sartzeko gaitasuna mugatua baita. Azido horietako bakoitzak proteina koagulatuz funtzionatzen du, ondoren zelulak suntsitzen ditu eta, ondorioz, zakila garatxoa kentzen du. Aplikazio gunean erre sentsazioa sor daiteke. Azido bikloroakezikoa edo trikloroacetikoa erabili ondoren, beste metodo batzuekin bezain maiz gertatzen dira. Drogak astean hiru aldiz erabil daitezke. Gara kentzearen eraginkortasuna % 64tik 88ra bitartekoa da.
Elektrokoagulazioa, laser terapia, karbono dioxidoaren laserra edo eszisio kirurgikoa garatxoa mekanikoki suntsituz funtzionatzen dute eta tratamendu metodo kontserbadoreekin kentzen zaila den garatxo handi samarra edo garatxo multzo bat dagoen kasuetan erabil daiteke. Tratamendu mekanikoko metodoek dute eraginkortasun portzentajerik handiena, baina haien erabilerak azalean orbain izateko arrisku handiagoa du. Prozedura baino 20 minutu lehenago oklusi gabeko lesioei aplikatutako anestesia lokala edo prozedura baino ordubete lehenago lesio oklusioetan aplikatutako anestesiko lokalen nahasketa hartu behar dira prozeduran zehar ondoeza eta mina murrizten duten neurri gisa. Anestesia orokorra erabil daiteke lesio handiak kirurgikoki kentzeko.
Tratamendu Alternatiboak
Lehen lerroko tratamenduei erantzuten ez dieten pazienteek beste tratamendu batzuei edo tratamendu konbinazio bati erantzun diezaiekete. Bigarren lerroko terapiak cidofovir topikoa, lesional barnekoa edo barnekoa, 5-fluorouracil topikoa eta ingenol mebutato topikoa barne hartzen ditu.
Zidofovir-ekin terapia antibirala kontuan hartu daiteke tratamendurako garatxo erregogorrak dituzten paziente immunodeprimituentzat. Cidofovir ADN polimerasa birikoaren lehiakortasunean inhibitzen duen fosfonato nukleosido azikliko bat da, eta, ondorioz, birusaren erreplikazioa eragozten du.
Zidofovir topikoaren (lesio barneko) bigarren mailako efektuak narritadura, higadura, hantura osteko aldaketa pigmentarioak eta azaleko orbaintzak aplikazio gunean daude. Zidofovir barneko bigarren mailako efektu nagusia nefrotoxikotasuna da, eta gatz-hidratazioarekin eta probenecidarekin saihestu daitekeena.
Prebentzioa
Gara genitalak neurri batean saihestu daitezke sexu-jarduera atzeratuz eta sexu bikoteen kopurua mugatuz. Latexezko kondoiak, koherentziaz eta zuzen erabiltzen direnean, VPH transmisioa murrizten dute. Garru anogenitalak dituzten sexu bikoteak tratatu behar dira.
VPH txertoak eraginkorrak dira sexu-jardueraren aurretik infekzioaren lehen prebentzioan. Hau da, txertoek ez dutelako babesik ematen gizabanako batek aurreko sexu-jardueraren bidez eskuratutako VPH motako txertoek eragindako gaixotasunen aurka. Gaixotasunen Kontrolerako eta Prebentziorako Zentroetako Immunizazio Praktiken Aholku Batzordeak, Pediatriako Amerikako Akademiak, Obstetrikoen eta Ginekologoen Amerikako Elkargoak, Familia Praktikaren Amerikako Akademiak eta Giza Papiloma Birusaren Nazioarteko Elkarteak neska eta mutilen ohiko txertoa hartzea gomendatzen du. VPH txertoa.
Txertoa hartzeko xede-adina 11-12 urte bitartekoa da neska-mutilentzat. Txertoa 9 urte baino lehen eman daiteke. VPH txertoaren hiru dosi eman behar dira 0 hilabetean, 1etik 2ra (normalean 2) eta 6. hilabetean. Harrapatzeko txertoa 21 urtetik beherako gizonentzat eta 26 urtetik beherako emakumeentzat agintzen da xede-adinarekin txertoa jaso ez badute. 26 urtetik beherako homosexualak edo immunokonpetentziak dituzten gizonezkoei ere txertatzea gomendatzen zaie, aurretik txertoa jaso ez badute. Txertaketak VPH-rekin infektatzeko probabilitatea murrizten du eta, ondoren, zakilaren garatxoak eta zakilaren minbizia garatzeko. Gizonak zein emakumeak txertatzea onuragarriagoa da zakilaren garatxo genitalen arriskua murrizteko gizonezkoei soilik txertatzea baino, gizonek VPH infekzioa beren bikotekideengandik har dezaketelako. Garru anogenitalen prebalentzia nabarmen murriztu zen 2008tik 2014ra, HPV txertoa sartu zelako.
Ondorioa
Zakila garatxoak sexu-transmisiozko gaixotasun bat da, VPH-k eragindakoa. Patologia honek eragin psikosozial negatiboa izan dezake gaixoarengan eta bere bizi-kalitatean eragin negatiboa izan dezake. Zakila-garatxoen heren bat tratamendurik gabe konpontzen bada ere, tratamendu aktiboa hobesten da garatxoen konponbidea bizkortzeko, infekzio beldurrak murrizteko, estutasun emozionala murrizteko, itxura kosmetikoa hobetzeko, zakila-lesioekin lotutako estigma soziala murrizteko eta sintomak arintzeko.
Tratamendu-metodo aktiboak mekanikoak, kimikoak, immunomodulatzaileak eta birusen aurkakoak izan daitezke, eta askotan konbinatuak. Orain arte, ez da frogatu tratamendu bat besteen gainetik dagoenik. Tratamendu-metodoaren aukeraketa medikuak metodo honetan duen trebetasun-mailaren araberakoa izan behar du, pazientearen hobespenaren eta tratamenduaren jasangarritasunaren arabera, baita garatxoen kopuruaren eta gaixotasunaren larritasunaren arabera ere. Eraginkortasun konparatiboa, erabiltzeko erraztasuna, bigarren mailako efektuak, kostua eta tratamenduaren erabilgarritasuna ere kontuan hartu behar dira. Sexu-jarduera baino lehen HPV txertoak eraginkorrak dira infekzioaren lehen prebentzioan. Txertoa hartzeko xede-adina 11-12 urtekoa da nesken zein mutilen kasuan.

























